2800 Worte | 15 Minuten Lesezeit
INHALTSVERZEICHNIS
Lieber Kunde, Patient und/oder (Fach)Arzt,
Mit dieser Seite möchten wir ihnen einen Einblick in das Thema Muskelfaserriss gewähren, auf dessen Problematik verweisen, unser entsprechendes Vorgehen schildern und unsere Behandlungsmethode erläutern. Hierfür beziehen wir uns ausschließlich auf wissenschaftliche Studien und unsere jahrelange Erfahrung in der Praxis. Wir möchten Ihnen die Möglichkeit geben, sich bereits im Vorhinein besser über die Thematik informieren und offene Fragen oder mögliche Unsicherheiten klären zu können, um so zu verstehen, was eigentlich hinter dieser Diagnose steckt.
Muskelverletzungen zählen zu den häufigsten Verletzungen im Profi und Amateur Sport. Rund 30-55% aller Verletzungen im Sport sind Muskelverletzungen. 34 Im Fußball und in der Australian Football League (AFL) führen Muskelfaserrisse mit über 30% zu den häufigsten Spielausfällen. 1, 2
Im Schnitt kann man im Profifußball bei einer 25-köpfigen Mannschaft mit 50 Muskelverletzungen im Jahr rechnen. 1 Die Verletzungsrate ist in Wettkämpfen höher, als in Trainingsspielen.1 Eine Studie des internationalen Leichtathletikverbandes (IAAF) berichtet, dass 48% aller Verletzungen während Leichtathletikwettbewerben ausschließlich Verletzungen des Muskel-Sehnenapparats sind. 3 Dadurch kommt es auch zu mehr Trainingsstunden-Ausfällen, was das Verletzungsrisiko steigen lässt. 2
Welche Unterteilungen von Muskelfaserrissen es gibt und wie man nach einem Riss wieder aufs Spielfeld zurückkommt bzw. welche Maßnahmen getroffen werden können, um das Risiko einer Verletzung so gering wie möglich zu halten, finden Sie auf dieser Seite.
Die hintere Oberschenkelmuskulatur auch “Hamstrings” genannt, ist die am häufigsten von Muskelfaserrissen betroffene Muskelgruppe. 3 Trotzdem ist es nicht ausgeschlossen, dass auch andere Muskelgruppen wie Kniestrecker Muskulatur, Adduktoren, Wadenmuskulatur oder Muskelgruppen des Oberkörpers betroffen sein können.
Die dabei vorherrschenden Verletzungsmechanismen können in den meisten Fällen in 2 Mechanismen unterteilt werden:
Da Verletzungen durch äußere Krafteinwirkung, sei es durch einen Gegner oder ein Sportgerät, nur bedingt vermeidbar sind, beziehen wir uns etwas genauer auf Non-Contact Muskelverletzungen, da diese zu einem gewissen Grad sehr gut beeinflussbar sind.
Vor allem Belastungen mit hohen Laufgeschwindigkeiten, Beschleunigungs- und Bremskräften, wie Richtungswechsel oder Sprünge, sind anfälliger für Verletzungen des Muskelbindegewebes. 4

Unser Bindegewebe, welches die einzelnen Muskelfasern umhüllt und dadurch damit verbunden ist, besitzt die Funktion, Energie von Bewegungsabläufen zu speichern und wieder freizusetzten. Hierdurch entstehen enorme Kräfte, die auf unser Muskel-Skelettsystem wirken.
Beispielsweise geschehen die meisten Muskelverletzungen beim Sprint, wenn Athleten nahe oder über ihrer maximalen Laufgeschwindigkeit sprinten. 5 Durch die Geschwindigkeit, mit welcher der Muskel vorgedehnt wird, beziehungsweise durch die auftretenden Bodenreaktionskräfte, wenn der Fuß aufsetzt, entstehen Kraftspitzen nahe der maximalen Gewebebelastbarkeit. Für die hintere Oberschenkelmuskulatur bedeutet das Kraftspitzen bis zum 5-fachen des Körpergewichts während eines Sprints. 5
Wird diese Belastungsgrenze des Muskelbindegewebes überschritten, kommt es zur Schädigung unterschiedlicher Muskelbestandteile.
Die Risikofaktoren für die Entstehung von Muskelfaserrissen verteilen wir in beeinflussbare und nicht-beeinflussbare Risikofaktoren. In der Prävention, beziehungsweise Behandlung von Muskelfaserrissen fokussieren wir uns selbstverständlich auf die beeinflussbare Faktoren.
Idealer Weise sollte in der Trainingsgestaltung einer Sportart eines der Ziele sein, die Verletzungsanfälligkeit so gering als möglich zu halten. Wie im Absatz zuvor genannt, gibt es einige Faktoren, welche vor allem durch ein gezieltes und individuell angepasstes Krafttraining zur Vorbeugung von Verletzungen beitragen können.
Sogar wissenschaftlich konnte nachgewiesen werden, dass allein durch das regelmäßige Ausführen von Nordic Hamstring Curls die Verletzungsanfälligkeit der hinteren Oberschenkelmuskulatur signifikant senkt. 48
Auch Kopenhagen Planks oder das FIFA 11+ Aufwärmprogramm haben gezeigt, dass es deutlich weniger zu Verletzungen kommt. Ein großer Vorteil dieser Übungen ist, dass sie relativ einfach und ohne spezielle Geräte ausgeführt werden können. 48
Muskeln setzten sich aus mehreren funktionellen Einheiten zusammen. Vereinfacht gesagt besteht ein Muskel aus 2 Hauptkomponenten: Den Muskelfasern und das damit verbundene Bindegewebe.
Ein Skelettmuskel, wie z.B. der Biceps, wird von mehreren Muskelfaserbündeln gebildet. Ein Faserbündel besteht wiederum aus mehreren Muskelfasern. Betrachtet man so eine Muskelfaser unter dem Mikroskop genauer, lässt sich erkennen, dass diese durch tausende, dicht aneinander gepackte Fibrillen besteht. Fibrillen sind kleinste zylindrische Fäden die aus dicht aneinander gepackte Häkchen und perlenkettenartige Schnüre gebildet wird.
Diese Fibrillen besitzen die aktiven Komponenten eines Muskels, welche ihn zur Verkürzung oder Verlängerung bringen, nämlich Aktin und Myosin.
Muskelfasern sind aber auch durch eine Hüllstruktur ummantelt. In den meisten Fällen spricht man von Bindegewebe. Dieses Gewebe zählt zu den passiven Komponenten, da es sich nicht selbständig bewegen kann. Das Muskelbindegewebe bildet den Rahmen um die Einzelnen Muskelzellen und bindet diese aneinander. Dieses passive Netzwerk unterstützt die Muskelfasern bei der Kraftentwicklung und bündelt die entstandenen Kräfte zu einer Gelenkbewegung. Jede Muskelfaser ist an beiden Enden am sogenannten Muskelsehnenübergang an einer Sehne verankert. 13
Dieser Muskel-Sehnenübergang besitzt die Fähigkeit, unter normalen gesunden Umständen, Kräften von bis zu 1000kg bei maximaler Belastung standzuhalten. 13 Während einer Anspannung des Muskels, wie z.B. bei Biceps Curls, gleiten die aktiven Komponenten ineinander und verkürzen somit den Muskel, dadurch entsteht eine Zugkraft auf die in Serie gelegenen passiven Komponenten, welche die Kräfte direkt auf die verbundene Sehne übertragen. Dadurch können wir uns bewegen. 13
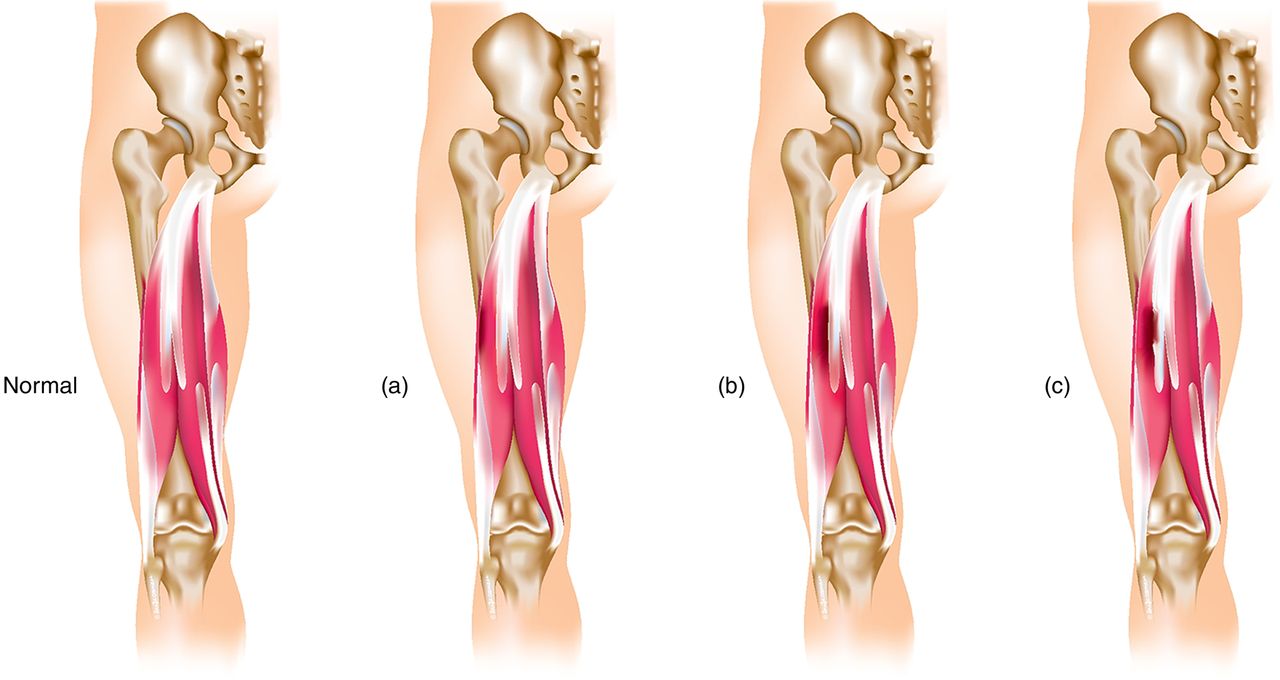
Im Laufe der Zeit wurden verschiedenste Modelle entwickelt, um Muskelverletzungen zu kategorisieren. Wir beziehen uns auf eines der neuesten und gängigsten Bewertungssysteme in der Sportmedizin, welches eine klare Unterscheidung von Muskelverletzungen ermöglicht und eine grobe Abschätzung der benötigten Wundheilungszeit ableiten lässt. 11 Das Modell ist bekannt als „The British Athletics Muscle Injury Classification“ und gibt 4 Grade einer Muskelverletzung wobei mit 0 – 4 beziffert wird. 11
0) DOMS (Delayed Onset Muscle Soreness)
Zu Deutsch Muskelkater, ohne erkenntliche Veränderungen in der Bildgebung (MRT oder Ultraschall).
1) Kleine Verletzungen (Risse) im Muskel.
Sportler haben meistens während oder nach Sporteinheiten Beschwerden. Obwohl Schmerzen während der Muskelanspannung vorhanden sein können, ist die Kraftentwicklung des betroffenen Muskels noch vorhanden. Keine Einschränkung des Bewegungsausmaßes innerhalb von 24h
2) Moderate Verletzungen des Muskels.
Sportler geben Schmerzen während körperlicher Aktivitäten an, welche sie dazu zwingen die jeweilige Aktivität zu stoppen. Das Bewegungsausmaß der betroffenen Seite innerhalb von 24h ist teilweise eingeschränkt und schmerzhaft bei Anspannung, sowie messbar geschwächt.
3) Exzessive Einrisse im Muskel.
Athleten beschreiben einen plötzlich einsetzenden Schmerz und fallen zu Boden. Das Bewegungsausmaß innerhalb 24h ist signifikant reduziert mit Schmerzen während des Gehens. Deutliche Schwäche des betroffenen Muskels bei Anspannung.
4) Kompletter Riss des Muskels oder der Sehne.
Athleten erfahren einen plötzlich einsetzenden starken Schmerz mit sofortiger Limitation von Aktivitäten. Eine tastbare Delle kann erkannt werden. Es kann vorkommen, dass weniger Schmerzen bei Anspannung auftreten als bei Grad 3.11 Das es zu ausgedehnten Schäden im Gewebe kommt sieht man relativ häufig großflächige Blutergüsse nach der Verletzung.
Die Kategorien 1-4 besitzen des Weiteren auch noch Zusatzangaben welche Auskunft über Größe und Lokalisation der Verletzungen erkennen lassen. Diese werden zusätzlich mit a, b oder c versehen.
A) Verletzungen einzelner Muskelfasern sowie der verbundenen Faszie (auch „myofasciale Verletzungen“ genannt).
B) Verletzungen im Muskelbauch meistens am Muskelsehnenübergang (auch Myotendinös genannt).
C) Verletzungen mit Beteiligung der Sehne (auch intratendinös genannt).
Grundsätzlich ist ein bildgebendes Verfahren wie MRT oder Ultraschall nach einer Muskelfaserverletzung nicht notwendig. 14 In der Regel wird die hier oben erwähnte Einteilung von Muskelverletzungen, zur Diagnosestellung, angewandt. Jedoch kann eine Bildgebung bei der Abschätzung einer Prognose und Klassifizierung hilfreich sein.
Bei dem Verdacht einer Grad 3 oder höheren Grad Verletzung empfehlen Untersuchungen auf eine MRT-Aufnahme zurückzugreifen,14 um auszuschließen, dass ernsthafte Erkrankungen mit sofortigem Behandlungsbedarf, wie Thrombosen oder großen Einblutungen ins Gewebe (auch Kompartmentsyndrom genannt) dahinterstecken. 14
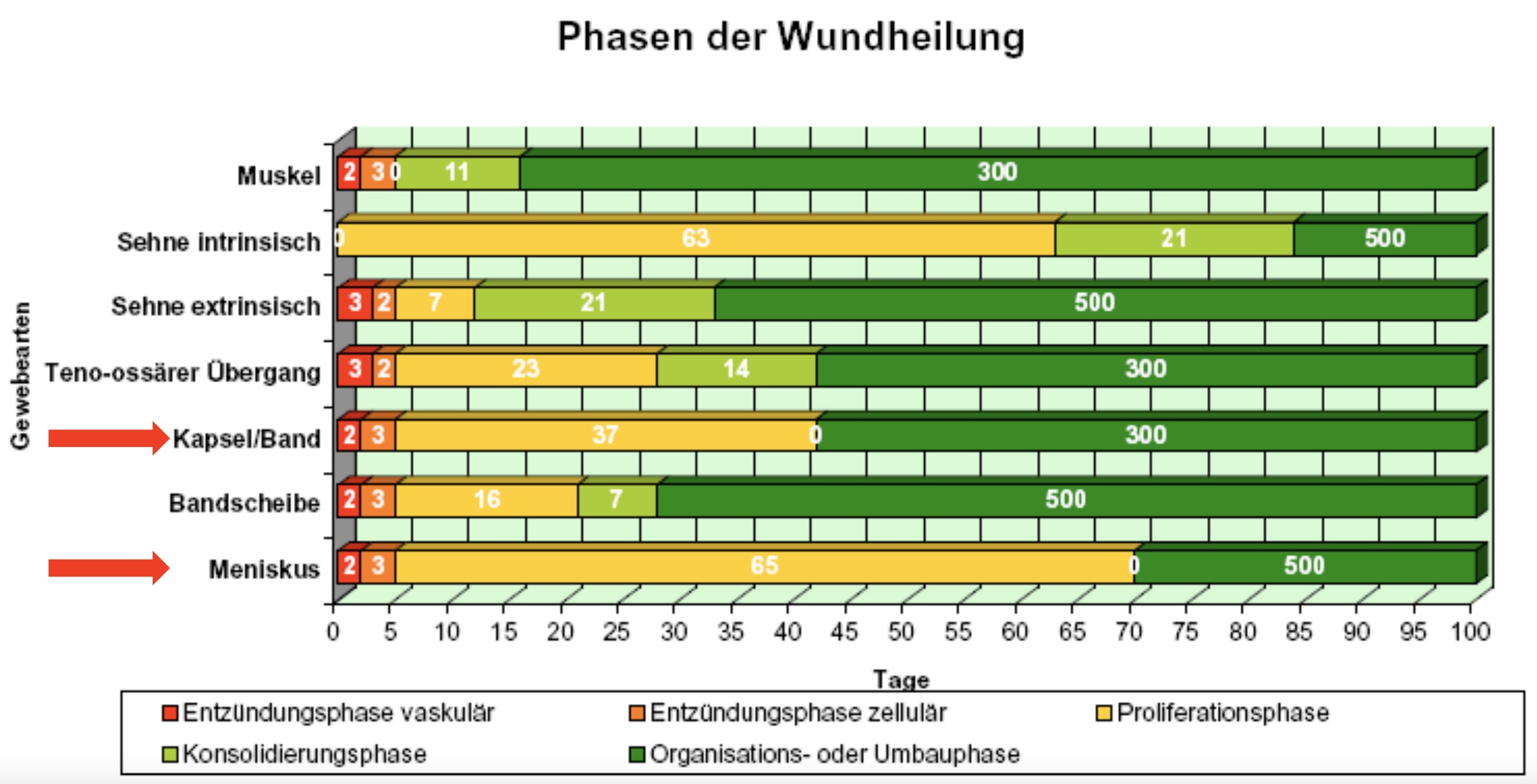
Das Heilungsprozess des verletzten Gewebes ist von mehreren Faktoren abhängig. Längere Heilungszeiten sind bei Verletzungen im Muskelsehnenübergang bzw. Verletzungen der Sehne zu erwarten, da die Regeneration dieser unterschiedlichen Gewebearten langsamer voran geht als bei “rein” muskulären Verletzungen. Grund dafür ist, dass die Teilungsrate der Zellen im sehnigen Gewebe langsamer ist als im Muskelgewebe.
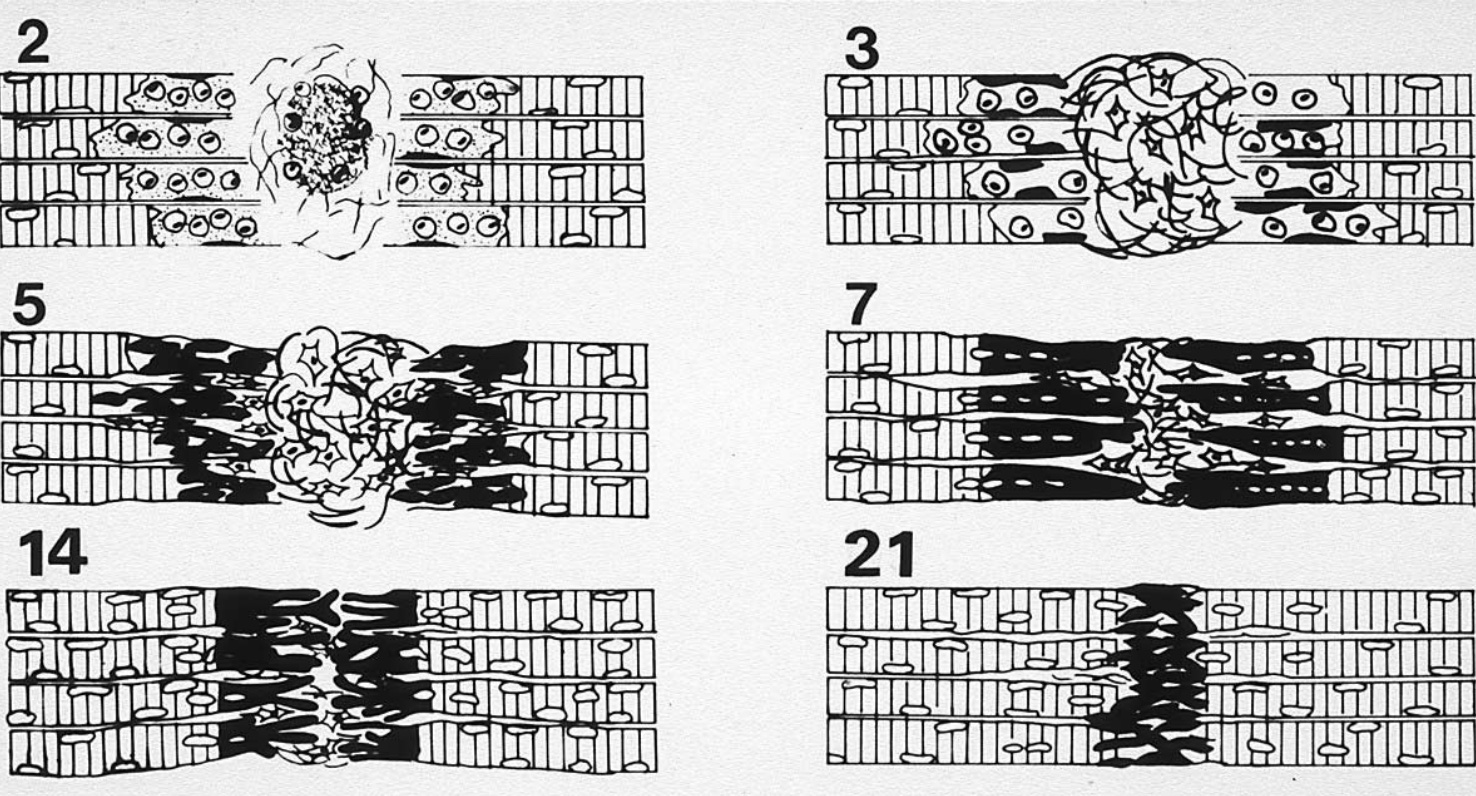
Das Heilungsprozess von geschädigtem Muskelgewebe läuft im Grunde in drei Schritten ab:
Die Wundheilung einer Muskelfaserverletzung ohne Beteiligung der Sehne dauert in etwa 4 Wochen.13 Grundvoraussetzung bleibt, dass die Wundheilung unter optimalen Umständen abläuft.
In der unteren Abbildung ist der schematische Heilungsprozess nach einer Muskelverletzung dargestellt. Über die folgenden Tage werden, wie unten im Bild gezeigt, die defekten Muskelzellen entfernt, durch neue Muskelzellen und Bindegewebe ersetzt und wachsen dann wieder zusammen. 13
Während der Heilung darf der Muskel nicht belastet werden, da die Fasern ansonsten erneut reißen!
Dies ist absolut nicht der Fall. Durch einen frühen Belastungsbeginn schon 2 Tage nach einer akuten Muskelverletzung, lässt sich der Wiedereinstieg in den Sport um 3 Wochen verkürzen. Hingegen war der Wiedereinstieg in den Sport für die Gruppe, welche erst nach 9 Tagen die Reha begann, verzögert (83 Tage im Schnitt). 31, 32
Auch die Belastung bis an die Schmerzgrenze, während der Wundheilung zeigt hingegen einer absoluten schmerzfreien Behandlung eine Verbesserung der Kniebeugekraft sowie einen besseren Erhalt der Muskellänge. 33
Kinesiotape verbessert die Regeneration, entlastet den Defekt und verbessert die Kraft.
Es ist egal wo, wie und welche Farbe du anwendest, Studien zeigten, dass ein “Schein-Taping” also willkürlich angebrachtes Tape, zu den gleichen Ergebnissen führt. Dies wird durch die Wirksamkeit eines Placebos ausgelöst.
Auch helfen Kinesio-Tapes dir nicht, dich schneller von Verletzungen zu erholen, als ohne Tapes. Sie beeinflussen auch nicht deine Muskelkraft oder verbessern deine Leistung, egal mit wieviel Spannung du sie klebst. 15, 16, 17, 18, 19
Ultraschall und Elektrotherapiebehandlungen verbessern die Wundheilung und lindern die Schmerzen.
Ultraschalltherapie bringt keinen Vorteil gegenüber Placebotherapie bei Erkrankungen am Muskel- und Skelettapparat. 24 Studien zeigen dass Ultraschall und Placebo Ultraschall Behandlungen gleich wirksam sind. 25 Die Wirkung von Ultraschall verglichen mit Training ist nicht besser als Training allein. 26
Studien zeigen, dass Elektrotherapie mit Training in Vergleich zur nur Training, keinen signifikanteren Unterschied in Bezug auf Stärke, Kraft, Sprungkraft oder Sprintentwicklung hat. 27 Im Vergleich zwischen normalem Training und nur Elektrostimulation schneidet Training besser ab. 28, 29
Massagen helfen bei Muskelfaserrisse
Wie wir bereits in einem unserer bereits veröffentlichen Blogs zum Thema Massage beschrieben haben, hat diese im Vergleich zu Krafttraining keine (vorteilige) Wirkung auf die Durchblutungssituation oder Veränerungen von Strukturen, welche jedoch mit Training sehr wohl beeinflussbar sind. Der positive Effekt einer Massage liegt an dem großen psychischen Anteil in der Wirkung von Massage, sowie das Lindern von Depressionen, Angststörungen und dem Gefühl der Berührung. Den gesamten Beitrag finden Sie hier.
Dryneedling und Akupunktur entspannen die Muskulatur
Akupunktur ist eine häufig eingesetzte Methode in der Physiotherapie. Ihr werden viele unterschiedliche Wirkungen zugeschrieben. Dennoch sind die Effekte von Akupunktur wie Schmerzlinderung meist nur von kurzer Dauer und verändern nicht die Muskellänge. Auch in Studien konnte man keine bessere Wirkung als die einer Placebo Behandlung feststellen. 20, 21, 22 Was so viel bedeutet, dass andere spitze Gegenstände wie beispielsweise Zahnstocher die willkürlich auf die Haut gedrückt werden eine ähnliche Schmerzlinderung bewirken. 23 Aus diesen Gründen tendieren wir zu anderen Interventionen welche nachhaltiger sind und vom Patienten selber umgesetzt werden können.
90 % der Muskelverletzungen werden konservativ behandelt. Entsteht jedoch bei der Verletzung ein ausgeprägter Bluterguss, wird dieser bei Bedarf punktiert. Typ-III und-IV-Verletzungen werden in Einzelfällen auch operativ versorgt.
Indikationen für eine Operation sind:
Nach einer operativen Versorgung wird geraten, nicht zu früh zum Sport zurückzukehren. Grund dafür ist die stark erhöhte Wiederverletzungsgefahr welche bei rund 25% liegt. Der mittlere Zeitraum der Reha nach einer OP liegt bei ca. 4-6 Monaten, trotzdem sollte ein sicheres Rückkehren zum Sport erst nach bestehen aller Kriterien erfolgen. 35, 46
Wie bei jeden (neuen) Patienten erwartet Sie zu Beginn der ersten Therapiesitzung ein ausführliches Anamnesegespräch mit einen unserer Therapeuten, um etwaige für die Therapie relevanten Informationen zu evaluieren und mögliche Kontraindikationen oder sogenannte “Red Flags” auszuschließen. Danach wird durch den Therapeuten eine gründliche Untersuchung vorgenommen um den aktuellen Rehabilitationsstand genauestens festlegen zu können.
Zudem wird gemeinsam mit dem Patienten ein individuelles Anforderungsprofil erstellt welches speziell auf die Sportart oder die alltäglichen Anforderungen im Leben des Kunden abgestimmt wird. Ziel davon ist es, einen klar objektiv definierten IST- Standpunkt zu gestalten und eine erste Planung für den zu erreichenden Soll-stand zu formulieren. Dieser Weg wird durch den Transfer der Therapie stattfinden und laufend neu monitorisiert und evaluiert, um zu jedem Zeitpunkt über den aktuellen Leistungszustand des Patienten Bescheid zu wissen.
Um diese Art der Methodik noch effizienter und das volle Potenzial aus der Behandlung schöpfen zu können, bieten wir Ihnen die Möglichkeit der erweiterten Therapiezeit an. Ziel dieser Leistung ist es, unser Behandlungspotential voll auszuschöpfen und eine qualitativ hochwertige Therapie zu garantieren. Durch das erweiterte Konzept können unsere Therapeuten deshalb noch effizienter an dem Trainingsprozess arbeiten.
Nach einer gründlichen Sportarten- bzw. Alltagsanalyse, wird anhand der gesammelten Informationen ein individueller Rehabilitationsplan erfasst. Dieses Reha Denkmodell ist ein sich immer wieder neu evaluierendes System, welches ständig den aktuellen Wundheilungsprozess beachtet und den Leistungszustand genauestens erfasst. Jegliche Progressionen im Rehabilitationsverlauf werden dadurch Kriterien basiert und nicht Zeit basiert vorgenommen.
Um einen sicheren Wiedereinstig garantieren zu können, müssen gewisse Kriterien vom Patienten erfüllt werden. Jede Verletzung muss individuell betrachtet werden und ist abhängig von deren Verletzungsgrad, Regenerationsprozess, etc. Dabei wird die Behandlung in Stufen (Kriterien) ablaufen. Jede Stufe bildet einen Meilenstein im Reha Prozess und wird erst bei positiver Absolvierung abgeschlossen und zur nächsten Stufe vorgegangen.
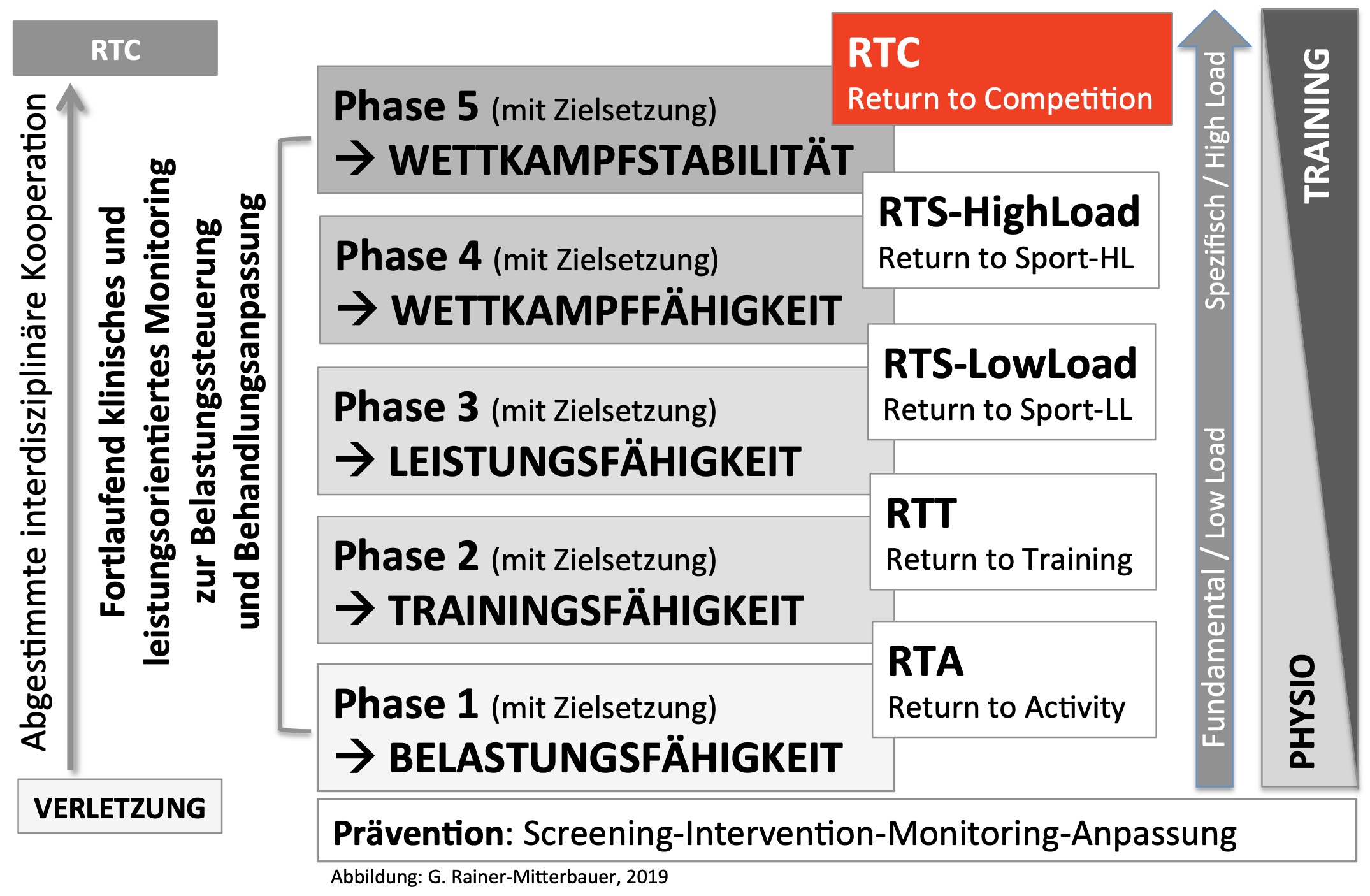
Die wichtigsten Eckpunkte der Reha sind dabei:
Nach einer akuten Muskelverletzung wird grundsätzlich empfohlen, rasch mit dem Krafttraining zu beginnen (grundsätzlich 2 Tage nach der Verletzung), da es zu einem schnelleren Einstieg in den Sport, sowie zu verbesserten Kraftwerten, Schmerzfreiheit und einer minimaleren Verkürzung der Faszikel- Länge führt. 33, 44, 45
Die erste Phase beginnt direkt nach Verletzungsbeginn. Dabei soll die anfängliche Wundheilungsphase mit sofortiger Bewegung des betroffenen Muskels und frühzeitiger Belastung unterstützt werden. Es wird in der Phase underloaded, also nicht bis zur Muskelerschöpfung, trainiert, bis die Schwellung vermindert, der Schmerz und die Entzündung unter Kontrolle sind, keine negativen Reaktionen auf Trainingsreize auftreten (Schmerz, Schwellung, Muskelkater), eine gute Trainingsqualität während der Aufgaben besteht und die Kraft zur Durchführung der Übungen aufgebracht werden kann. Wichtig dabei zu erwähnen ist, dass eine Belastung bis an die Schmerzgrenze während den Übungen, keine negativen Einflüsse auf die Wundheilung hat. Im Gegenteil konnte festgestellt werden, dass die Kniebeugekraft und Muskellänge besser erhalten bleiben. 33
Mit Einstieg in Phase 2 ist der Patient bereits in der Lage seine Anforderungen des alltäglichen Lebens selbständig auszuführen. Der Schwerpunkt der Therapie fokussiert sich noch mehr auf die Trainingsinterventionen. Während dieser Phase wird sich an die Overload Trainingsschwelle, also bis zur oder über die Muskelerschöpfung, herangearbeitet. Ein weiteres Augenmerk dieser Stufe bilden Übungen, welche den Muskel unter Belastung in eine Verlängerung bringen, sprich exzentrische Übungen. Eine Studie mit Sprintern und Fußballspielern konnte dabei nachweisen, dass dies zu einer schnelleren Rückkehr in den Sport führt. 31, 32

Es kann in die nächste Phase fortgeschritten werden, wenn keine klinischen Reaktionen (Schmerz, Schwellung, Rötung etc.) nach den Trainingseinheiten auftreten, keine Einschränkungen im alltäglichen Leben mehr bestehen, eine nahezu volle Beweglichkeit im Gelenk des betroffenen Muskels besteht, die Muskelkontrolle verbessert wurde und der Muskel teils belastbarer ist.
In der 3. und 4. Phase wird der Kraftunterschied der beiden Seiten ausgeglichen. Anschließend startet das Schnellkrafttraining, welches ebenfalls progressiv bis zur Plyometrie, also explosives Reaktivkrafttraining, gesteigert wird. Währenddessen können auch schon sportartspezifische Inhalte ins Training mit einbezogen werden wie zum Beispiel Steigerungsläufe bis an die maximale Laufgeschwindigkeit, da diese das Risiko einer Wiederverletzung minimieren.47 Dies ist auch der Punkt, an dem Teamsportler meist wieder in der Lage sind, am normalen Mannschaftstraining teilzunehmen.
In der 5. Phase ist der Athlet wieder in seiner ursprünglichen Spielform und bekommt nach einigen letzten Tests wieder die Erlaubnis am Spielbetrieb teilzunehmen. 39, 40, 41, 42, 43
ÜBER DEN AUTOR

Das Team von Novamedi
Das Expertenteam hat als kostenlosen Service diverse Themen bearbeitet, um einen wissenschaftlichen Hintergrund und Lösungsansätze zu geben.
© novamedi