INHALTSVERZEICHNIS
Liebe Kunde, Patient und/oder (Fach)Arzt,
Lieber Kunde, Patient und/oder (Fach)Arzt, wir wollen Ihnen zu verschiedenen Diagnosen und Verletzungen einen Einblick in die Problematik, unser Vorgehen und unsere Behandlung geben. Hierfür beziehen wir uns auf wissenschaftliche Studien und unsere jahrelange Erfahrung. So können sie sich vorher schon besser informieren und offene Fragen oder mögliche Unsicherheiten klären.
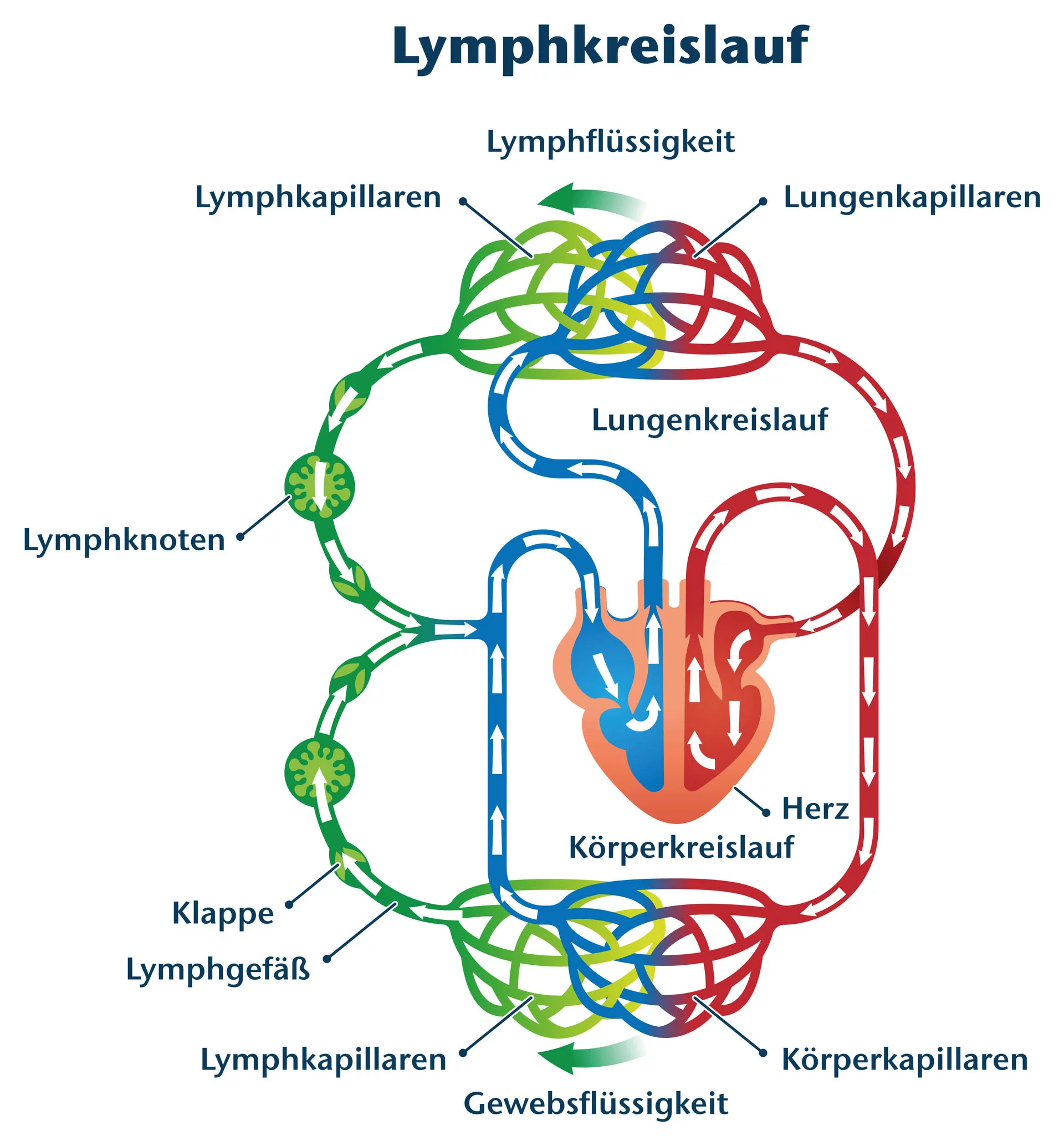
Neben dem Blutkreislauf aus Venen und Arterien besteht unser Körper noch aus einem weiteren Flüssigkeitssystem, dem sogenannten Lymphsystem. Als Teil unseres Immunsystems ist es für den Flüssigkeitstransport verantwortlich. Das Lymphsystem ist vollbeschäftigt. Jeden Tag transportiert es bis zu zehn Liter Lymphe durch den Organismus und hilft, den Abfall des Körpers zu beseitigen.
Ein Drittel des Lymphtransportes in den unteren Extremitäten findet statt durch den Druck der Muskelkontraktionen der Beine auf die Lymphgefäße. Zwei Drittel findet statt durch die Pumpfunktion der glatten Muskulatur. 18 Diese findet man an Gefäßwänden und Wänden von Organen. Die Aktivität dieser Muskulatur ist nicht aktiv durch uns steuerbar, sondern funktioniert automatisch und durchgehend ohne großen Energieaufwand oder Ermüdung. Der Lymphfluss wird unterstützt durch die Muskelpumpe (wie auch im Venensystem). Abflussstörungen und fehlende Muskelkontraktion können hier zu Stauungen führen.
Wir möchten aufklären über eine häufige Erkrankungen des Lymphsystems, das sogenannte Lymphödem, deren wissenschaftliche Studienlage bezüglich der Behandlungsmethode Nr. 1 (die manuelle Lymphdrainage) und unserem Behandlungskonzept bei Myokraft.
Der Lymphkreislauf beginnt an den äußersten Enden der Lymphgefäße, den Lymphkapillaren. Diese nehmen Zellreste, Fette, Mikroorganismen und andere Fremdstoffe aus dem Gewebe auf um deren Anreicherung im Gewebe zu verhindern. Die Lymphflüssigkeit besteht also aus Antigenen, Krankheitserregern, Fremdstoffen und Bakterien aus dem Gewebe. Das Lymphsystem dient somit auch als Transportweg der Immunabwehr. Neben der Aufgabe des Lymphsystems, Flüssigkeiten aufzunehmen und zu transportieren, ist eine weitere Funktion, Immunzellen zu transportieren und zu den Lymphknoten zu leiten. 17 Die Lymphknoten werden auch als Filterstation der Lymphe bezeichnet. Dort kommen die Erreger mit Lymphozyten in Kontakt, die diese bekämpfen. Die Lymphflüssigkeit befindet sich in einem ständigen Bewegungskreislauf auf der Suche nach dem passenden Lymphozyten für jeden Krankheitserreger. Andererseits können sich somit Infektionen auch im kompletten Körperkreislauf ausbreiten, wenn das Immunsystem es nicht schafft, die Erreger zu bekämpfen.
Beim Lymphödem unterscheidet man zwischen primärer und sekundärer Entstehung. Es gibt genetisch bedingte Veränderungen, die ein Lymphödem mit sich führen aber auch im Laufe des Lebens kann sich ein Lymphödem entwickeln.
Das primäre Lymphödem ist eine angeborene Fehlentwicklung der Lymphgefäße. Das hieraus resultierende Lymphödem kann sich direkt nach der Geburt, in der Pubertät oder auch später manifestieren zum Beispiel durch eine Schwangerschaft, einem Trauma oder durch eine Überlastung des Lymphgefäßes. Es kommt bei Personen unter 20 Jahren mit einer Häufigkeit von 1,15/100.000 Menschen vor, hierbei sind Frauen häufiger betroffen.
Das sekundäre Lymphödem ist eine durch erworbene Schädigung oder Verengung von vorher gesunden Lymphgefäßen, zum Beispiel verursacht durch Operationen, Lymphknotenentfernung, Tumorerkrankungen und deren Behandlung, Gefäßkrankheiten und Durchtrennung der Lymphgefäße,
Weitere mögliche Ursachen sind Adipositas, Diabetes, chronische Entzündungen und Stoffwechselstörungen. Muskelelemente in den Gefäßen können weniger stark und frequenz zusammenziehen und verlangsamen somit die Pumpfunktion der Gefäße. 37, 39 Es kommt dazu, dass die Lymphgefäße durchlässiger werden und einzelne Stoffe, zum Beispiel Fette, in das umliegende Gewebe austreten und sich dort anreichern. 19
Postoperative Infektionen sind ein großer Risikofaktor für die Entstehung von sekundären Lymphödemen. 19 Sowohl die Anwesenheit von Übergewicht als auch die eines metabolischen Syndroms sind große Risikofaktoren für die postoperative Entstehung eines sekundären Lymphödems bei Brustkrebspatientinnen. 19
Von einem sekundären Lymphödem sind bis zu 2% der Bevölkerung in Industriestaaten betroffen, Frauen 4–6-mal häufiger als Männer.
Zu Beginn ist eine (meist schmerzfreie) Zunahme der Schwellung im Laufe des Tages sichtbar. Dies ist aber reversibel zum Beispiel bei Hochlagerung. Zehen können kastenförmig und die Fußrücken balloniert aussehen. Danach können Ödeme im Kopf-/ Halsbereich am Morgen ausgeprägter werden die sich im Laufe des Tages reduzieren. Primäre Lymphödeme sind meist einseitig und beginnen an den Enden der Arme und Beine. Im weiteren Verlauf der Krankheit entstehen mögliche Veränderungen der Haut. Beispiele sind Lymphfisteln, Lymphbläschen, gelbe Nägel, Lederhaut, Vergröberung der Hautstruktur und eine Verdickung der Haut der zweiten Zehe, wodurch dieser keine Hautfalte abgehoben werden kann.
Mögliche Komplikationen sind bakterielle Infektionen (meist über offene Stellen und Wunden in der Haut), Fieber, Rötung und Überwärmung der Haut bis hin zu Nekrose (absterbende Haut), virale Infektionen und Ekzeme. Eine reduzierte Weiterleitung der Lymphe zu den Lymphknoten und Fibrosierung (Umbauprozess) der Lymphknoten führt zu einer Reduktion der Immunabwehr wodurch eine erhöhte Infektionsanfälligkeit entsteht. 33
Durch manuelle Lymphdrainage kann man nach Entfernung der Lymphknoten in der Achsel (häufiges Verfahren bei Brustkrebs) präventiv vorbeugen, dass der Arm ödematös wird.
Die manuelle Lymphdrainage kann das Risiko der Entwicklung einer brustkrebsbedingtes Lymphödem nicht verringern. Studien zeigen, dass das Einhalten eines Übungsprogrammes bestehend aus Mobilisations- und Kräftigungsübungen der oberen Extremität, das Risiko der Entwicklung eines Lymphödems reduziert. Training in Form von progressivem Widerstandstraining und kombinierter Bewegungstherapie wirkt präventiv auf die Inzidenz von sekundären Lymphödemen und wird auch von den wissenschaftlichen Leitlinien empfohlen. 32, 35
Nicht jedes Lymphödem eignet sich zur Operation. Die Verfahren sind sehr individuell, noch nicht standardisiert und sollten mit dem behandelnden Arzt besprochen werden. Meistens ist vorher und nachher weiterhin eine zusätzliche konservative Therapie lebenslang nötig. 33
Eine ausführliche Anamnese und anschließend eine kleine Untersuchung der betroffenen Extremitäten ist für unsere Behandlung sehr wichtig. Hierbei wird die medizinische Vorgeschichte, der bisherige Verlauf des Lymphödems und die Erwartungen an die Behandlung und ihre Zielsetzung abgefragt. In der Anamnese und einer Untersuchung der betroffenen Extremität(en), werden zudem kontra-Indikationen ausgeschlossen, bei denen eine Lymphdrainage nicht als Behandlung eingesetzt werden darf und mögliche Hautveränderungen und Komplikationen dokumentiert.
Wir legen viel Wert darauf, dass Sie verstehen, welche Ziele in der Behandlung realistisch sind und welche nicht. Des weiteren möchten wir Ihnen mit auf den Weg geben, welche Punkte zu beachten sind im Umgang mit einem Lymphödem und wie Sie selber dazu beitragen können, das Therapieergebnis zu optimieren. Wir unterstützen und coachen Sie außerdem im Prozess der Veränderung von Gewohnheiten und des Lebensstils.
Wir möchten Sie dabei unterstützen, den größtmöglichen Behandlungserfolg zu erzielen und an Lebensqualität zu gewinnen. Ziel der Therapie ist es, Komplikationen zu verhindern und eine Besserung der subjektiven Beschwerden zu erreichen.
Die übliche, vom Arzt verschriebene, Behandlungsart bei einem Lymphödem ist die sogenannte Entstauungstherapie. Diese besteht aus Kompression, Hautpflege und manueller Lymphdrainage.
Die Kompressionsbestrumpfung sollte täglich getragen werden und kann helfen, orthostatische Ödeme zu reduzieren. Orthostatische Ödeme sind Ödeme die durch Hochlagerung oder über Nacht wieder verschwinden. 41 Es ist jedoch umstritten, ob eine Kompressionsbestrumpfung präventiv einer Verschlechterung entgegenwirkt. 17
Gestörter Blutfluss und Scherkräfte in den Venen können sich durch die Kompression normalisieren, somit tritt weniger Ausschüttung von entzündlichen Stoffen auf, was zu einer reduzierten Ödembildung führt.
Die manuelle Lymphdrainage beinhaltet eine Massagetechnik mit speziellen Grifftechniken, die folgende Ziele haben:
Für das sekundäre Lymphödem infolge einer Brustkrebserkrankung konnte eine Wirkung von manueller Lymphdrainage wissenschaftlich bewiesen werden. 23, 24, 29, 32 Bei orthopädische, chirurgischen Krankheitsbildern, wie zum Beispiel Gelenkersatzoperationen, konnte dies jedoch nicht bewiesen werden.
Die Anwendung von manueller Lymphdrainage scheint nur in Kombination mit Training präventiv von Mehrwert zu sein. Isoliert ist dies nicht der Fall. 31, 32, 35 Subjektiv berichten jedoch viele Patienten mit Lymphdrainage von einer Reduktion der Beschwerden und Symptome.
Oft wird gedacht dass die Entstauungstherapie die einzige physiotherapeutische Maßnahme in der Behandlung von Lymphödem ist. Es kann (und soll) aber deutlich mehr gemacht werden als nur eine Entstauungstherapie. Durch eine Lebensstiloptimierung können wir das Behandlungsergebnis maßgeblich beeinflussen. Die Lebensstiloptimierung richtet sich hierbei auf einer Optimierung der körperlichen Aktivität / des Training und Ernährung.
Körperliche Aktivität & Training
Bewegung ist wichtig für den Lymphabfluss und den venösen Fluss, daher ist ein aktiver Lebensstil mit Bewegung und einem gesunden Körpergewicht wichtig und sollte angestrebt werden. 33 Außerdem ist es wichtig, eine Entwicklung einer Obesitas zu verhindern. Ein Programm aus Krafttraining und Ausdauertraining wird hier von den Leitlinien empfohlen. 33
Ein Beispiel für ein gutes Ausdauertraining bei Lymphödem ist das Schwimmen. Beim Schwimmen hat man einen erhöhten Druck im Wasser, wodurch man eine Kompression erfährt, eine höhere Bewegungsfreiheit und ein Gefühl von Leichtigkeit im Wasser. Training in Form von progressivem Widerstandstraining und kombinierter Bewegungstherapie wirkt präventiv auf die Inzidenz von sekundären Lymphödemen. 32, 35
Beim Training wird von den Leitlinien ein individuelles Übungsprogramm mit einer progressiven Steigerung empfohlen. 32 Eine Studie, bei der die Patienten sich nach Brustentfernungsoperation über einen Zeitraum von drei Monaten einem Trainingsprogramm für die großen Muskelgruppen unterzogen haben, hatten signifikante Verbesserungen in Armbeweglichkeit, Schwere der Lymphödem Symptome und überhaupt der Anzahl von Patienten, die nach der Operation ein Lymphödem entwickelt haben. Das Programm enthielt tiefe Atemübungen, Übungen zur Anregung der Muskelpumpe, Übungen zur Mobilität des Armes, Übungen zum Stärken der großen Muskelgruppen, ein gesundes Körpergewicht beizubehalten und dementsprechend eine nährwertreiche Ernährungsweise, genügend Flüssigkeitszufuhr und genügend Schlaf von 7-8 Stunden jede Nacht. 38
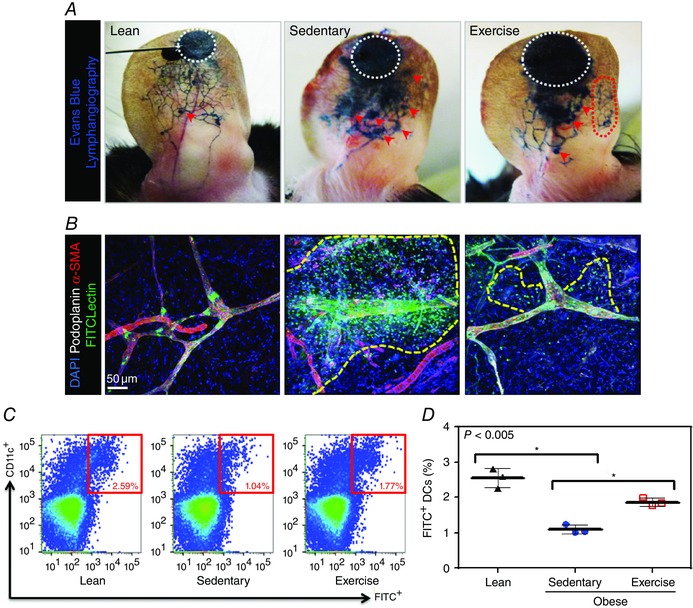
Bei einer Studie mit übergewichtigen Mäusen, wurde bei der einen Hälfte der Mäuse, die ein Trainingsprogramm über mehrere Wochen durchlaufen hatten, festgestellt, dass das Training signifikante Auswirkungen auf das Lymphsystem hat. Das komplette lymphatische Netzwerk hat sich weiter ausgebreitet und enthielt zudem weniger löchrige Stellen im Gefäßrand. Somit konnten weniger Fette und andere Abfallstoffe im umliegenden Gewebe angereichert werden. Die Pumpfrequenz und die Pumpkraft sind gestiegen. 39 Somit wird deutlich, dass eine Störung des Lymphsystems, dessen Entstehung ausschließlich durch Übergewicht zu erklären ist, durch Training reversibel ist. Außerdem hat diese Studie gezeigt, dass durch Training eine Reduktion der Lymphatischen Entzündungsprozesse sowohl lokal als auch systemisch im gesamten Körper stattfindet. 39
Ernährung
Da Ödeme immer auch einen entzündlichen Aspekt haben und Entzündungsaktivitäten einen negativen Einfluss auf den Verlauf haben können, ist eine entzündungshemmende Ernährung empfehlenswert. Wenn das Lymphödem gekoppelt ist an einer Adipositas, spielt die Ernährung eine besonders große Rolle. Diese liegt bei über 50% der Lymph-Patienten vor. 37, 39
Da ein hoher Insulinspiegel die Fettspeicherung fördert und über die Insulinresistenz auch die Ödembildung verstärkt wird, scheint eine Ernährung sinnvoll, bei der Blutzucker- und Insulinspritzen vermieden und ausreichende Pausen zwischen den Mahlzeiten eingehalten werden. Dies wird zum Beispiel erreicht durch Nahrungsmittel die langsam verdaut werden wodurch der Blutzuckerspiegel langsamer und geringer ansteigt und durch das intermittierende Fasten. Es sollte dabei beachtet werden, dass die Gewichtsreduktion nicht zu Lasten der Muskelmasse, sondern der Fettmasse erfolgt. 35-37 Dafür ist eine erhöhte tägliche Zufuhr an Eiweiß zu empfehlen, da dies für den Muskelerhalt und das -wachstum gebraucht wird und mehr Fettmasse abgebaut wird. 42
Lasst uns zusammen das Beste aus ihrer Therapie rausholen
Um ein optimales Therapieergebnis zu erreichen ist eine gegenseitige Kooperation zwischen Therapeuten und Patienten notwendig. Mit dieser Seite möchten wir ihnen eine ausführliche Übersicht aller Maßnahmen und dessen Effektivität verschaffen.
ÜBER DEN AUTOR

Das Team von Novamedi
Das Expertenteam hat als kostenlosen Service diverse Themen bearbeitet, um einen wissenschaftlichen Hintergrund und Lösungsansätze zu geben.
© novamedi